Bir tüberküloz hastasının bulaşma potansiyeli, balgamda bulunan basil sayısı, temas süresi ve birim zamanda paylaşılan hava miktarı ile doğru orantılıdır.Ancak genel olarak tüberküloz orta derecede bulaşıcı bir hastalıktır; çünkü Aslında, bulaşma oldukça yakın ve uzun süreli bir temas gerektirir, bu nedenle yabancı bir işçiden ziyade aile üyeleri tarafından enfekte olma olasılığı daha yüksektir.Ayrıca, iki haftalık yeterli tedaviden sonra, çoğu insan bulaşıcı olmayan hastalıklardan muzdariptir. -dirençli tüberküloz bulaşıcılığını kaybeder, tam tersine yeterli tedaviye tabi tutulmayan hasta bir bireyin yılda ortalama 10-15 kişiye bulaşabileceği tahmin edilmektedir. Küçük çocuklar (5 yaş altı) ve bağışıklığı baskılayıcı hastalıkları (örn. HIV) olan kişiler daha sık ve daha şiddetli hastalanırlar.
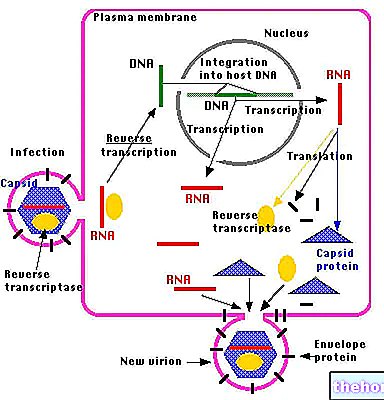
Tüberküloz basili bir kişiden diğerine solunum yolları ile bulaşır.Sağlıklı bir kişi tüberküloz basili soluduğunda dört farklı olay ortaya çıkabilir.
Organizma, alerjik tip reaksiyonla birlikte güçlü bir bağışıklık tepkisi sayesinde birkaç hafta içinde tüm mikropları ortadan kaldırarak enfeksiyonu derhal yok eder.
Gizli bir enfeksiyon gelişir: basiller pulmoner alveollere ulaşır ve yerel makrofajlarda çoğalmaya başlar; birkaç hafta içinde bağışıklık sistemi enfeksiyonu durdurmayı başarır, enfekte makrofajları bağışıklık hücrelerinin kümelerinden oluşan bir tür siper içine hapseder, bahsedilen granülom; İçeride bulunan bakteriler öldürülebilir veya birkaç ay sakin bir durumda hayatta kalabilir.Bu aşamada hasta cilt testlerinde pozitiftir ancak semptom göstermez ve bulaşıcı değildir.Yine de risk koşulları söz konusuysa önceki paragrafta, mikroplar yıllar sonra bile yeniden aktive olabilir ve hastalık üretebilir.
Aktif bir enfeksiyon gelişir: bağışıklık sistemi enfeksiyonu durduramazsa, tüberküloz bakterileri kendi hayatta kalabilmek için hücrelerini kullanmaya başlar; solunum yollarının içinde, hayatta kalmaları ve çoğalmaları için gerekli oksijenin durgunlaştığı (açık tüberküloz) mikroplarla dolu boşluklar (tüberküloz) oluştururlar. Bronşlarda açılan bu boşluklar, öksürme, hapşırma veya sadece konuşma yoluyla küçük tükürük damlacıklarının salınımı ile birlikte bakterilerin çevreye yayılmasına da olanak sağlar.
Mikrobiyal popülasyon yeterince büyük olduğunda, bakteriler akciğerlerden vücudun geri kalanına yayılabilir. Suçlanan semptomların şiddeti ne olursa olsun, aktif tüberkülozlu hasta her zaman bulaşıcıdır; Tedavinin yokluğunda, bu enfeksiyon vakaların %50'sinden fazlasında ölümcüldür. Hayatta kalanlar, göğüs ağrısı ve hemoptizi gibi uzun vadeli semptomlar geliştirebilir veya semptomların tamamen iyileşmesiyle yüzleşebilir ve yüzleşebilir.
Bir süre sonra yeniden etkinleşen gizli bir enfeksiyon geliştirme Genellikle bu durum, örneğin alkol ve ilaç kötüye kullanımı, yetersiz beslenme, kemoterapi, otoimmün hastalıklar, AIDS, uzun süreli kortikosteroid ilaç kullanımı veya TNF inhibitörleri. Ortalama olarak, on kişiden sadece biri, sakin formda aktif tüberküloza dönüşür; enfeksiyonun ilk iki yılında ve bağışıklık bozukluklarının varlığında risk daha fazladır.Örneğin, HIV enfeksiyonu (AIDS), tüberküloz hastalığının vücut tarafından kontrolünü engelleyen bağışıklık sisteminin aktivitesini baskılar; Şaşırtıcı olmayan bir şekilde, tüberküloz, özellikle gelişmekte olan bölgelerde HIV pozitif hastalar arasında önemli bir ölüm nedenidir. AIDS, aktif tüberkülozda enfeksiyon olasılığını ve gizli bir formun evrimini artırmanın yanı sıra, tedavi şansını ve hayatta kalma şansını da sınırlar.
1980'den bu yana tüberküloz vakalarındaki artış - en azından kısmen - tam olarak AIDS'e neden olan HIV virüsünün artan yayılmasıyla açıklanmaktadır.Aynı derecede endişe verici olan yaygın farmakolojik tedavilere dirençli bakteri suşlarındaki artıştır. bunlar aslında bakterinin hızlı bir şekilde adapte olma yeteneği gösterdiği bir antibiyotik karışımını içerir. Tamamen rastgele mutasyonlar ve gen transfer mekanizmaları, belirli bakterilere ilaçta hayatta kalma ve bu özelliği gelecek nesillere aktarma yeteneği verir. İlaç tedavisi, özellikle yetersiz olduğunda veya hasta - semptomların gerilemesinden kurtulmuş - tıbbi endikasyonları atlayarak safça tedaviyi askıya aldığında, olmayanları öldürerek dirençli suşların seçilmesine yardımcı olur.
Özellikle, şu anda iki ana dirençli bakteri türü vardır. Çok dirençli form (MDR-TB), tüberküloza karşı en güçlü iki antibiyotik olan izoniazid ve rifampisin tarafından yok edilemez.Bu form da başarıyla tedavi edilebilse de, tedavi uzun süreli tedavi gerektirir - iki yıla kadar. - çok pahalı ilaçlarla Genellikle ağır yan etkileri olan. Daha da tehlikeli ve tedavisi zor olan, kapsamlı dirençli formdur (XDR-TB); öncekinden daha az yaygındır, ikincisininkiler de dahil olmak üzere tüberkülozla mücadelede mevcut olan ilaçların çoğuna direnir. belirgin terapötik zorluklar ve yüksek bir başarısızlık yüzdesi ile, XDR-TB tedavisinin her bir vaka için yılda yaklaşık 100 bin dolara mal olduğu tahmin edilmektedir.
İlaca dirençli formlar, bir kişiden diğerine normal tüberküloz ile aynı şekilde bulaşarak hastalığın yayılmasına katkıda bulunur; son zamanlarda tamamen ilaca dirençli bakteri vakaları bildirilmiştir.
"Aktif olmayan tüberküloz ve aktif tüberküloz" ile ilgili diğer makaleler
- Tüberküloz, belirtileri, nedenleri ve bulaşma
- tüberküloz
- Tüberküloz: Tanı
- Tüberküloz: tedavi ve aşı
- Tüberküloz - Tüberküloz tedavisi için ilaçlar